概述
病因
发病机制
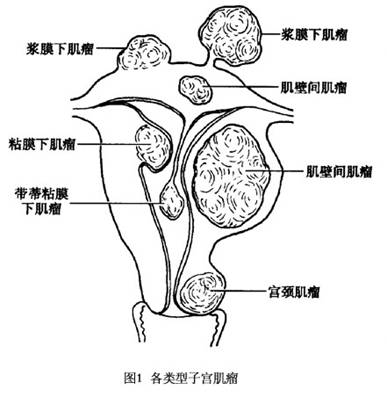 ①肌壁间肌瘤:肌壁间肌瘤
①肌壁间肌瘤:肌壁间肌瘤
临床表现
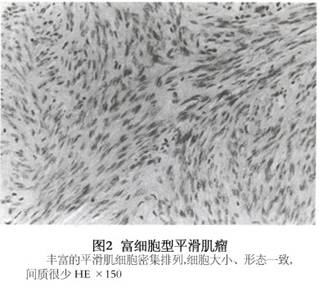 (2)高分裂象平滑肌瘤(leiomyoma with high mitotic figures):与普通子宫平滑肌瘤之不同点为镜下见较多的核分裂象,核分裂象增多达5~15个/10HPF,但无异常核分裂,无瘤细胞坏死、细胞过多、细胞多形性、间变或巨细胞,此种肌瘤属良性但必须严格掌握此诊断标准(图3)。如果患者作了肌瘤切除术,只要肌瘤已被完全切除,对希望生育的妇女可以不必再作子宫切除术。
(2)高分裂象平滑肌瘤(leiomyoma with high mitotic figures):与普通子宫平滑肌瘤之不同点为镜下见较多的核分裂象,核分裂象增多达5~15个/10HPF,但无异常核分裂,无瘤细胞坏死、细胞过多、细胞多形性、间变或巨细胞,此种肌瘤属良性但必须严格掌握此诊断标准(图3)。如果患者作了肌瘤切除术,只要肌瘤已被完全切除,对希望生育的妇女可以不必再作子宫切除术。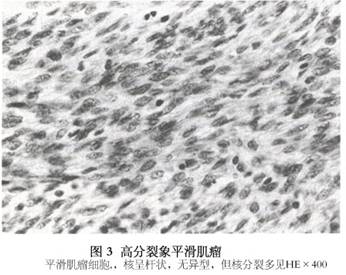 (3)奇异型平滑肌瘤或称非典型平滑肌瘤(bizarre,atypical leiomyoma):临床表现与大体标本与普通平滑肌瘤无区别,仅镜下表现不同。瘤细胞为多边形或圆形,可见多形性,细胞核大而浓染,有多核巨细胞,但核分裂象极少,0~1个/10HPF,妊娠期或服用大剂量黄体酮酮类药物,肌瘤可以出现类似的奇异型细胞。此种奇异型瘤细胞通常呈局灶性出现于肌瘤,往往在退行性变区的附近,但有时可有多数奇异型细胞弥散于肌瘤的大部分,但很少是整个肌瘤全为此类细胞所构成。若遇此情况诊断奇异型平滑肌瘤须慎重。主要须与平滑肌肉瘤鉴别,要多作切片,仔细检查,注意核分裂象。核分裂象<2个/10HPF无病理核分裂,无肿瘤坏死,属良性,可以诊断为奇异型平滑肌瘤;核分裂象2~5个/10HPF为潜在恶性;>5个/10HPF为平滑肌肉瘤(图4)。
(3)奇异型平滑肌瘤或称非典型平滑肌瘤(bizarre,atypical leiomyoma):临床表现与大体标本与普通平滑肌瘤无区别,仅镜下表现不同。瘤细胞为多边形或圆形,可见多形性,细胞核大而浓染,有多核巨细胞,但核分裂象极少,0~1个/10HPF,妊娠期或服用大剂量黄体酮酮类药物,肌瘤可以出现类似的奇异型细胞。此种奇异型瘤细胞通常呈局灶性出现于肌瘤,往往在退行性变区的附近,但有时可有多数奇异型细胞弥散于肌瘤的大部分,但很少是整个肌瘤全为此类细胞所构成。若遇此情况诊断奇异型平滑肌瘤须慎重。主要须与平滑肌肉瘤鉴别,要多作切片,仔细检查,注意核分裂象。核分裂象<2个/10HPF无病理核分裂,无肿瘤坏死,属良性,可以诊断为奇异型平滑肌瘤;核分裂象2~5个/10HPF为潜在恶性;>5个/10HPF为平滑肌肉瘤(图4)。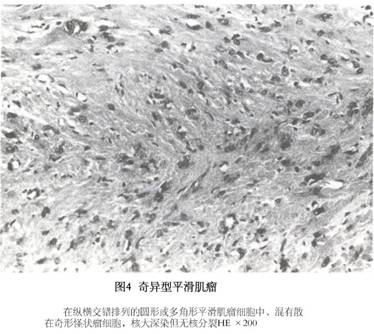 (4)血管型平滑肌瘤(vascular leiomyoma):巨检肿瘤像普通肌瘤,切面色较红。镜下见血管性平滑肌瘤中血管很丰富,血管内皮细胞很明显,瘤细胞围绕血管排列,与血管平滑肌紧密相连,可见血管壁的平滑肌细胞与肌瘤细胞之间有移行过渡。核分裂象极少(图5)。
(4)血管型平滑肌瘤(vascular leiomyoma):巨检肿瘤像普通肌瘤,切面色较红。镜下见血管性平滑肌瘤中血管很丰富,血管内皮细胞很明显,瘤细胞围绕血管排列,与血管平滑肌紧密相连,可见血管壁的平滑肌细胞与肌瘤细胞之间有移行过渡。核分裂象极少(图5)。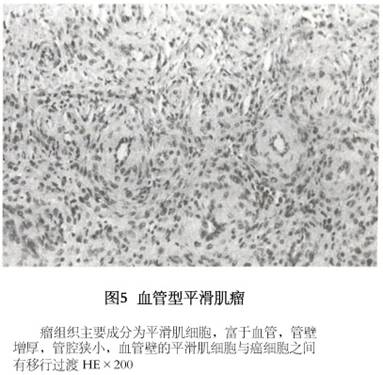 (5)上皮样平滑肌瘤(epithelioid leiomyoma):是一种罕见的子宫肌瘤。瘤细胞失去普通平滑肌瘤细胞的梭形而呈圆形或多角形,排列成群或索条状类似上皮细胞,因而得名。平滑肌瘤部分或全部由上述细胞所组成即诊断为上皮样平滑肌瘤。有多种不同的细胞类型。平滑肌母细胞型细胞是多角形或圆形平滑肌细胞,胞浆丰富,有不等量嗜伊红颗粒,核周有透明晕,胞核圆形或卵圆形位于细胞中央,其细胞形态与胚胎平滑肌母细胞相似,故又称平滑肌母细胞瘤(leiomyoblastoma),见图6。在这些细胞间常掺杂典型平滑肌细胞并可见两种细胞的过渡形态,此类型很少发生于子宫而多见于消化道平滑肌瘤。透明细胞上皮样平滑肌瘤(clear cell epithelioid leiomyoma),其细胞体积大,界限清楚,呈圆形或多角形细胞,胞浆丰富,透明和出现空泡,核居中或在边缘。病变可呈灶性分布或累及整个肌瘤。肿瘤中可见平滑肌细胞的移行过渡。透明细胞型很少是恶性。丛型肿瘤(plexiform tumor)非常少见,体积小,多半是在显微镜下检查时偶然被发现的,近年超微结构确定其来源为平滑肌细胞。多位于肌层内,少数也可发生于黏膜下或浆膜下。镜下可见1~3层小细胞紧密排列成直的或分支的索条状细胞束,细胞之间有较丰富透明变性的胶原组织,其间可见散在的毛细血管。单个细胞为小的多边形,有少量嗜伊红的胞浆,胞核较小深染或泡状,核仁小,瘤细胞形态一致,无多形性和异型,无核分裂象,为良性,无转移或复发。上皮样平滑肌瘤大多数为良性,核分裂象为0~1个/10HPF;若核分裂象为2~5个/10HPF为潜在恶性;若核分裂象5个>10HPF为上皮样平滑肌肉瘤,可以找到肿瘤细胞坏死,异常核分裂象及核异型。
(5)上皮样平滑肌瘤(epithelioid leiomyoma):是一种罕见的子宫肌瘤。瘤细胞失去普通平滑肌瘤细胞的梭形而呈圆形或多角形,排列成群或索条状类似上皮细胞,因而得名。平滑肌瘤部分或全部由上述细胞所组成即诊断为上皮样平滑肌瘤。有多种不同的细胞类型。平滑肌母细胞型细胞是多角形或圆形平滑肌细胞,胞浆丰富,有不等量嗜伊红颗粒,核周有透明晕,胞核圆形或卵圆形位于细胞中央,其细胞形态与胚胎平滑肌母细胞相似,故又称平滑肌母细胞瘤(leiomyoblastoma),见图6。在这些细胞间常掺杂典型平滑肌细胞并可见两种细胞的过渡形态,此类型很少发生于子宫而多见于消化道平滑肌瘤。透明细胞上皮样平滑肌瘤(clear cell epithelioid leiomyoma),其细胞体积大,界限清楚,呈圆形或多角形细胞,胞浆丰富,透明和出现空泡,核居中或在边缘。病变可呈灶性分布或累及整个肌瘤。肿瘤中可见平滑肌细胞的移行过渡。透明细胞型很少是恶性。丛型肿瘤(plexiform tumor)非常少见,体积小,多半是在显微镜下检查时偶然被发现的,近年超微结构确定其来源为平滑肌细胞。多位于肌层内,少数也可发生于黏膜下或浆膜下。镜下可见1~3层小细胞紧密排列成直的或分支的索条状细胞束,细胞之间有较丰富透明变性的胶原组织,其间可见散在的毛细血管。单个细胞为小的多边形,有少量嗜伊红的胞浆,胞核较小深染或泡状,核仁小,瘤细胞形态一致,无多形性和异型,无核分裂象,为良性,无转移或复发。上皮样平滑肌瘤大多数为良性,核分裂象为0~1个/10HPF;若核分裂象为2~5个/10HPF为潜在恶性;若核分裂象5个>10HPF为上皮样平滑肌肉瘤,可以找到肿瘤细胞坏死,异常核分裂象及核异型。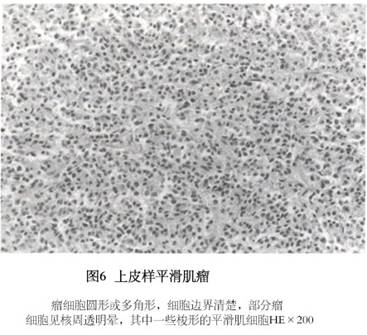 (6)静脉内平滑肌瘤病(intravenous leiomyonmtosis):极罕见,是一种由子宫肌瘤向脉管内生长或由脉管壁本身的平滑肌组织增生后突向管腔内的肿瘤,除静脉外淋巴管也可受累,所以又称脉管内平滑肌瘤病(intravascular leiomyomatosis)。静脉内平滑肌瘤病可以超出子宫,若未完全取净,可以在静脉内沿静脉延伸达下腔静脉,甚至到心脏(极少)。叶永清等(1996)报道1例子宫颈残端及下腔静脉平滑肌瘤,瘤栓延伸至右心房及右心室。由血管外科、心脏外科和妇科联合手术,成功地将下腔静脉及宫颈残端平滑肌瘤取出,术后2年随访患者健康。组织学是良性平滑肌瘤。绝大多数患者同时有子宫肌瘤或过去有子宫肌瘤手术史。临床症状无何特殊,可有月经过多或腹部肿块,检查子宫增大,一般术前不易诊断。彩超显示肌瘤有多个结节且瘤体内血供丰富,此为子宫脉管内平滑肌瘤的声像特点,对术前诊断很有价值。手术时如见到子宫表面有一种特殊的静脉形态或暗红色结节,或阔韧带内有结节或暗紫色包块,或膀胱腹膜反折处静脉、宫旁静脉、卵巢静脉增粗并触之变硬,则应提高警惕。病变主要在子宫肌壁或盆腔静脉内,子宫肌壁剖面内可见到多个灰白色大小不等的结节0.1~2cm,四周有明显的腔隙,此腔隙即为扩大的脉管,将腔隙内肿瘤分离可见有蒂与管壁相连,肿瘤呈蠕虫样,条索状和分支状,取出后留下圆形腔隙内壁光滑;也可在肌间肌瘤边缘或黏膜下肌瘤蒂根附着处有扩张的脉管,肌瘤似栓子样突入脉管内。子宫外盆腔静脉内平滑肌瘤可在阔韧带见到结节,宫旁或卵巢静脉内有条索状肿块,静脉切断后可将肿瘤从静脉腔内拉出来,有时静脉腔被充满,继续增大可成为圆形,外观灰白色或紫褐色,质地可以从软、海绵状到橡皮样或硬。镜下肿瘤由形态学良性的平滑肌瘤所组成,长在衬有内皮细胞的脉管中,大多数为静脉少数为淋巴管,表面为扁平内皮细胞所覆盖,肿瘤内有厚壁的小血管,可见透明变性,细胞形态正常,无核分裂象或仅有少量分裂象,肿瘤可以游离存在于管腔内也可以与管壁相连。镜检时应注意核分裂象以鉴别良恶,核分裂象<2个/10HPF为脉管内平滑肌瘤;2~5个/10HPF为脉管内平滑肌瘤具潜在恶性;>5个/10HPF为平滑肌肉瘤侵入脉管内。静脉内平滑肌瘤病治疗后易复发,于子宫切除术时病变未超出子宫或将子宫外病变已完全切净,日后还可以在其他脉管内发生。有时是在子宫切除若干年后发生。复发与保留卵巢的内源性雌激素有关,主张作全子宫、双附件及子宫外肿瘤切除,可减少复发,改善预后。 (7)播散性腹膜平滑肌瘤病(leiomyomatosis peritonealis disseminata):较罕见,近年国内相继见有报道。其特点是多发性平滑肌瘤小结节播散分布于腹膜、大网膜、肠系膜、子宫直肠陷凹以及盆腹腔脏器表面,如膀胱、子宫、卵巢、肠管、肝被膜等,结节为灰白色,实性,大小不等,小者1~8mm,大者可达8cm或更大,酷似恶性肿瘤的种植,多在术时发现,患者同时有子宫肌瘤或过去有子宫肌瘤手术史。肿瘤为良性,对周围组织无浸润或破坏,镜下结节由梭形的平滑肌细胞组成,肌束交织呈旋涡状排列,瘤细胞大小一致,无异型,无巨细胞,核圆形或两端钝圆的长核,无核分裂或偶见,无血管侵犯,组织学为良性。镜检须注意核分裂象以助鉴别良恶性。核分裂象<5个/10HPF为播散性腹膜平滑肌瘤;5~9个/10HPF为潜在恶性;核分裂象>10个/10HPF为平滑肌肉瘤。此病的组织学发生与病因还不十分清楚,有多种说法,而以病变来自腹膜下结缔组织化生的平滑肌较为合理。许多患者是在妊娠期发现的,病变内也可见到蜕膜细胞,说明此病的发生与性激素水平增高有关。很多患者于妊娠后病灶自然消退。播散型腹膜平滑肌瘤治疗后易复发。作全子宫、双附件及子宫外肿瘤切除。 (8)良性转移性平滑肌瘤(benign metastasizing leiomyoma):子宫平滑肌瘤患者伴发肺或淋巴结转移。有关子宫平滑肌瘤的良性转移问题曾有争论,近年来认为在罕见情况下,无核分裂象或仅有极少核分裂象的良性子宫平滑肌瘤可以扩散到盆腔或腹膜后淋巴结或肺,有些患者是在良性子宫肌瘤术后几年出现肺转移。经检查子宫与转移的肿瘤均为分化良好的平滑肌所构成,无细胞异型性、多形性、无肿瘤细胞坏死或异常分裂象,并在消化道、腹膜后或其他部位均未找到其他原发性平滑肌瘤可以解释其转移的来源。即或如此,对此种子宫肌瘤的检查应充分取材,至少每隔1cm取一块组织,并计数核分裂象,每张切片至少数40HPF,子宫肌瘤及转移肌瘤的核分裂象需<5个/10HPF。此病进展缓慢,其预后难以估计,有的患者用激素治疗可消退,但有的病情进展影响肺功能则须采用手术治疗,切除肺部病变。
(6)静脉内平滑肌瘤病(intravenous leiomyonmtosis):极罕见,是一种由子宫肌瘤向脉管内生长或由脉管壁本身的平滑肌组织增生后突向管腔内的肿瘤,除静脉外淋巴管也可受累,所以又称脉管内平滑肌瘤病(intravascular leiomyomatosis)。静脉内平滑肌瘤病可以超出子宫,若未完全取净,可以在静脉内沿静脉延伸达下腔静脉,甚至到心脏(极少)。叶永清等(1996)报道1例子宫颈残端及下腔静脉平滑肌瘤,瘤栓延伸至右心房及右心室。由血管外科、心脏外科和妇科联合手术,成功地将下腔静脉及宫颈残端平滑肌瘤取出,术后2年随访患者健康。组织学是良性平滑肌瘤。绝大多数患者同时有子宫肌瘤或过去有子宫肌瘤手术史。临床症状无何特殊,可有月经过多或腹部肿块,检查子宫增大,一般术前不易诊断。彩超显示肌瘤有多个结节且瘤体内血供丰富,此为子宫脉管内平滑肌瘤的声像特点,对术前诊断很有价值。手术时如见到子宫表面有一种特殊的静脉形态或暗红色结节,或阔韧带内有结节或暗紫色包块,或膀胱腹膜反折处静脉、宫旁静脉、卵巢静脉增粗并触之变硬,则应提高警惕。病变主要在子宫肌壁或盆腔静脉内,子宫肌壁剖面内可见到多个灰白色大小不等的结节0.1~2cm,四周有明显的腔隙,此腔隙即为扩大的脉管,将腔隙内肿瘤分离可见有蒂与管壁相连,肿瘤呈蠕虫样,条索状和分支状,取出后留下圆形腔隙内壁光滑;也可在肌间肌瘤边缘或黏膜下肌瘤蒂根附着处有扩张的脉管,肌瘤似栓子样突入脉管内。子宫外盆腔静脉内平滑肌瘤可在阔韧带见到结节,宫旁或卵巢静脉内有条索状肿块,静脉切断后可将肿瘤从静脉腔内拉出来,有时静脉腔被充满,继续增大可成为圆形,外观灰白色或紫褐色,质地可以从软、海绵状到橡皮样或硬。镜下肿瘤由形态学良性的平滑肌瘤所组成,长在衬有内皮细胞的脉管中,大多数为静脉少数为淋巴管,表面为扁平内皮细胞所覆盖,肿瘤内有厚壁的小血管,可见透明变性,细胞形态正常,无核分裂象或仅有少量分裂象,肿瘤可以游离存在于管腔内也可以与管壁相连。镜检时应注意核分裂象以鉴别良恶,核分裂象<2个/10HPF为脉管内平滑肌瘤;2~5个/10HPF为脉管内平滑肌瘤具潜在恶性;>5个/10HPF为平滑肌肉瘤侵入脉管内。静脉内平滑肌瘤病治疗后易复发,于子宫切除术时病变未超出子宫或将子宫外病变已完全切净,日后还可以在其他脉管内发生。有时是在子宫切除若干年后发生。复发与保留卵巢的内源性雌激素有关,主张作全子宫、双附件及子宫外肿瘤切除,可减少复发,改善预后。 (7)播散性腹膜平滑肌瘤病(leiomyomatosis peritonealis disseminata):较罕见,近年国内相继见有报道。其特点是多发性平滑肌瘤小结节播散分布于腹膜、大网膜、肠系膜、子宫直肠陷凹以及盆腹腔脏器表面,如膀胱、子宫、卵巢、肠管、肝被膜等,结节为灰白色,实性,大小不等,小者1~8mm,大者可达8cm或更大,酷似恶性肿瘤的种植,多在术时发现,患者同时有子宫肌瘤或过去有子宫肌瘤手术史。肿瘤为良性,对周围组织无浸润或破坏,镜下结节由梭形的平滑肌细胞组成,肌束交织呈旋涡状排列,瘤细胞大小一致,无异型,无巨细胞,核圆形或两端钝圆的长核,无核分裂或偶见,无血管侵犯,组织学为良性。镜检须注意核分裂象以助鉴别良恶性。核分裂象<5个/10HPF为播散性腹膜平滑肌瘤;5~9个/10HPF为潜在恶性;核分裂象>10个/10HPF为平滑肌肉瘤。此病的组织学发生与病因还不十分清楚,有多种说法,而以病变来自腹膜下结缔组织化生的平滑肌较为合理。许多患者是在妊娠期发现的,病变内也可见到蜕膜细胞,说明此病的发生与性激素水平增高有关。很多患者于妊娠后病灶自然消退。播散型腹膜平滑肌瘤治疗后易复发。作全子宫、双附件及子宫外肿瘤切除。 (8)良性转移性平滑肌瘤(benign metastasizing leiomyoma):子宫平滑肌瘤患者伴发肺或淋巴结转移。有关子宫平滑肌瘤的良性转移问题曾有争论,近年来认为在罕见情况下,无核分裂象或仅有极少核分裂象的良性子宫平滑肌瘤可以扩散到盆腔或腹膜后淋巴结或肺,有些患者是在良性子宫肌瘤术后几年出现肺转移。经检查子宫与转移的肿瘤均为分化良好的平滑肌所构成,无细胞异型性、多形性、无肿瘤细胞坏死或异常分裂象,并在消化道、腹膜后或其他部位均未找到其他原发性平滑肌瘤可以解释其转移的来源。即或如此,对此种子宫肌瘤的检查应充分取材,至少每隔1cm取一块组织,并计数核分裂象,每张切片至少数40HPF,子宫肌瘤及转移肌瘤的核分裂象需<5个/10HPF。此病进展缓慢,其预后难以估计,有的患者用激素治疗可消退,但有的病情进展影响肺功能则须采用手术治疗,切除肺部病变。
并发症
实验室检查
其他辅助检查
诊断
治疗
子宫肌瘤的治疗应根据患者年龄、生育要求,症状及肌瘤的部位、大小、数目等全面考虑,做到个体化治疗。
随访观察
无症状的小的子宫肌瘤一般不需要治疗,特别是围绝经期妇女。绝经后子宫肌瘤多可逐渐萎缩甚至消失。可每3-6个月随访一次。
药物治疗
以短期治疗为主,主要适用于有手术指征的子宫肌瘤患者,术前用药以纠正贫血、缩小子宫体积,避免术中出血及减少手术困难;近绝经期妇女,子宫小于孕10周大小,症状轻的;因其他合并症有手术禁忌症者。因应用的药物均有副作用,不宜长期应用。
(1)促性腺激素释放激素类似物(GnRH-a):通过抑制促性腺激素的分泌,降低雌激素至绝经后水平,借以缓解症状并抑制肌瘤生长使其萎缩。但停药后肌瘤会较快恢复到原来大小。用药后会产生围绝经期综合征、骨质疏松等副作用,故建议用药时间不超过6个月。应用指征:①缩小肌瘤以利于妊娠;②术前治疗控制症状、纠正贫血;③术前应用缩小肌瘤,降低手术难度,或使阴式手术成为可能;④对近绝经期的妇女,提前过渡到自然绝经,避免手术。
(2)米非司酮(mifepristone,RU486),文献报道用药剂量范围为5-50mg/天。一般采用12.5mg/日口服,连续用药。可作为子宫肌瘤术前用药,用于贫血的子宫肌瘤患者以抑制月经,缩小肌瘤体积,减少输血可能。因可导致子宫内膜增生,不建议长期使用。
手术治疗
手术仍是子宫肌瘤最常用的治疗手段。主要分为子宫切除术和肌瘤剔除术[2]。
手术指征:
①经过多致继发贫血,药物治疗无效;
②②严重腹痛、性交痛或慢性腹痛、有蒂肌瘤扭转引起的急性腹痛;
③有膀胱、直肠压迫症状;
④能确定肌瘤是不孕或反复流产的唯一原因者;
⑤肌瘤生长较快,怀疑有恶变。
⑥因肌瘤存在,子宫大于10周妊娠大小。手术可经腹、经阴道或宫腔镜及腹腔镜下手术。术式有:
(1)子宫切除术:有手术指征,不要求保留生育功能或疑有恶变者,可行子宫切除术。因子宫次全切除术后的宫颈有将来发生癌变的可能,而且残端癌处理很棘手,因此,目前对于大多数患者建议行全子宫切除术。术前应行宫颈刮片细胞学检查,排除宫颈恶性病变。未绝经女性可保留双附件,绝经后可考虑同时切除双侧附件。
手术可经腹、经腹腔镜或经阴道进行,具体需根据患者子宫大小、肌瘤的部位、有无盆腹腔粘连、腹部和阴道条件(如过于肥胖等)、医生及医院的设备技术条件而定。
(2)肌瘤剔除术(Myomectomy):对≤40岁,希望保留生育功能的患者,或者虽然没有生育要求,但不愿切除子宫的患者可考虑行肌瘤剔除术。术前应通过阴道检查、B超等对肌瘤的大小、部位及数目作充分了解,借以选择合适的途径(开腹、腹腔镜、宫腔镜或阴式)行肌瘤剔除术。腹腔镜创伤小,患者恢复快,是目前深受欢迎的微创手术方式。但腹腔镜对医生的技术要求高,同时因腹腔镜没有触觉,一般只适用于剔除浆膜下或肌壁间偏浆膜下的单发或个数较少的肌瘤。目前对此尚无统一意见,一般建议单个肌瘤不宜过大(不超过10-375px),个数不能过多(不能超过3-4个直径小于5-150px的肌瘤结节)等。宫腔镜手术适用于粘膜下肌瘤,但对于仅小部分肌瘤突出于宫腔内的2型粘膜下肌瘤可能无法一次切净。开腹肌瘤剔除适应症广泛,对于特殊部位的肌瘤、多发肌瘤、子宫体积过大者以及剔除术后复发者均应首选开腹肌瘤剔除。借助术者的触觉,可以尽量剔除子宫内所有触及到的肌瘤结节,对于年轻、有生育要求者更为合适。
子宫肌瘤的术后复发率约为20-30%,复发原因可能有:手术未能发现的小的肌瘤,术后在性激素的作用下逐渐增大;或者患者本身存在着肌瘤致病因素,不断有新的肌瘤发生。